Viendo el domingo el título de un artículo en el Mundo, Cómo fortalecer nuestro sistema inmune y aumentar las defensas contra los virus, y sabiendo cómo a principios de este mes la dra. Entrena Castillo et alter* publicaron el éxito en prevención de ingreso en UCI y fallecimiento de dosis elevadas de vitamina D semiactiva (25-OH-vitamina-D, también denotada calcidiol, calcifediol e hidroferol) en enfermos ingresados en el Hospital Universitario Reina Sofía de Córdoba por la COVID-19, cabría esperar el prudente inicio de una campaña de concienciación de la población y de los sanitarios de la importancia de un buen nivel de de vitamina D (semiactiva) en sangre... Tal y como expresa la autora del artículo:
¿Son fiables los suplementos para prevenir el coronavirus?
No. No existen complementos alimenticios ni multivitamínicos que prevengan, traten o curen la infección por coronavirus... por mucho que lo anuncien influencers o el famoso televisivo de turno.
¡Vaya!, menos de un mes y ya alguien ha falsado el ensayo clínico controlado aleatorizado de Córdoba, que siguiendo la referencia enlazada por Enfermera Saturada al documento del 26 de marzo de este año debe haber sido directamente la Agencia Española de Seguridad Alimentaria y Nutrición: y luego habrá quien diga que no son eficientes nuestros organismos públicos, incluyendo el Ministerio del Tiempo.
En fin, antes de comentar el estudio de la dra. Entrena et alter*, os pongo información breve sobre los indicios epidemiológicos que ya apuntaban a la conveniencia de no tener la vitamina D por los suelos, así como un pequeño apunte a la somera intervención de la vitamina D en el sistema inmune.
Epidemiología
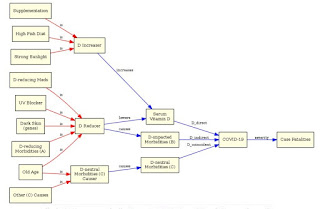
Sin ánimo de ser exhustivo, exploro una muestra de los estudios disponibles. Comento primero los tres estudios positivos comentados en el artículo del dr. Nigel Rulewski (aporta más información de la que voy a poner), copiando sus figuras; luego incluyo un par de positivos más comentados por Henry Lahore en su página resumen del 17 de septiembre; sigo con el estudio negativo (no soy consciente de ningún otro) apuntado en WebMD; finalizo con el estudio de inferencia de causalidad à la Pearl indexado por Henry Lahore.
Alipio
El estudio epidemiológico retrospectivo sobre 212 casos en 3 hospitales escrito a principios de abril por Alipio en Filipinas (sin revisión por pares y parece que sin publicar en revista científica), mostrando mayor riesgo de enfermedad grave cuanto menor el nivel de vitamina D semiactiva en sangre. 50nmol/l equivale a 20ng/ml en las unidades utilizadas por aquí en los análisis.
Raharusuna et alter*
Estudio de similares características sobre 780 casos escrito a finales de abril por Raharusuna et alter*, mostrando mayor mortalidad cuanto menor nivel de vitamina D semiactiva en sangre. Comentado más en profundidad y con nuevos análisis por un grupo alemán tras ser acusados los autores indonesios de fraude en los datos, parece.
Ilie et alter*
El estudio epidemiológico a nivel poblacional de Ilie et alter* publicado en mayo, constatando una mayor mortalidad en aquellos países con un menor nivel medio de vitamina D semiactiva en sangre. Sí, España figura con nivel medio de calcidiol en sangre menor que los países escandinavos.
Kaufman et alter*
Estudio epidemiológico retrospectivo sobre 190.000 pacientes de EEUU con muestra enviada a un laboratorio clínico para identificar infección por SARS-CoV-2 y con analítica de nivel de vitamina D semiactivada en los 12 meses previos, mostró una menor incidencia de infección en aquellos con mayores niveles de vitamina D.
Radujkovic et alter*
Estudio epidemiológico sobre 185 pacientes tratados en el Hospital Universitario de Heidelberg, corroborando la menor mortalidad con niveles de calcidiol en sangre superiores a 12ng/ml.
Hastie et alter*
Estudio epidemiológico sobre 348.598 participantes con medición de hace entre 10 a 14 años de nivel de calcidiol sanguíneo, encontrando una ligera correlación inversa de ésta con resultado positivo de infección por SARS-CoV-2 en 449 de 1.474 tests realizados sin ajustes, pero sin encontrarla tras la corrección de 13 factores de confusión, incluyendo tensión arterial, diabetes y enfermedad crónica donde se sospecha efecto directo de la vitamina D. La corrección a ciegas, por acostumbrados que estén los epidemiólogos a su uso, no está justificada desde los avances realizados por el grupo de investigación de Judea Pearl. Aquí entra el siguiente artículo.
Davies et alter*
Estudio sobre modelos causales con el fin de dilucidar si la correlación observada entre los niveles de vitamina D en pacientes de SARS-CoV-2 y la gravedad de la misma es debido a causalidad (efectos de la vitamina D) o simple coincidencia (vitamina D baja en los que están mal de salud, por medicación o por tomar menos sol, por ejemplo), llegando a la conclusión de que la relación SÍ es causal.
Mecanismos
Sin ser exhaustivos, y sin entrar en el papel general modulador de la vitamina D en el sistema inmune. Grant identifica dos: tanto producción promovida por la vitamina D de catelicidina y defensinas (antibióticos de producción propia), como la reducción del riesgo de tormenta de citoquinas por la reducción de la producción de citoquinas proinflamatorias. Como apunta Henry Lahore, la vitamina D también mejora la inmunidad vía células T lo que implicaría mayor inmunidad al SARS-CoV-2 que la identificada con anticuerpos, y explicaría la situación observada en Suecia, donde parece haberse conseguido inmunidad grupal con sólo un 20% de la población con anticuerpos.
Si, además, la hipótesis de tormenta de bradiquinina provocada por el SARS-CoV-2 propuesta por Daniel Jacobson y su grupo resulta cierta, también la vitamina D tiene un papel regulador indirecto como él mismo comenta.
Ensayo aleatorizado
El estudio clínico controlado aleatorizado desarrollado en el Hospital Universitario Reina Sofía de Córdoba fue un estudio piloto englobado dentro de uno mayor. De 76 pacientes ingresados por COVID-19 confirmada, 26 pacientes recibieron sólo el tratamiento estándar mientras 50 también recibieron calcidiol oral al ingreso en dosis de unas 21.000UI, y a los días 3 y 7 y posteriormente de manera semanal en dosis de unas 10.000UI. Si bien estas dosis no parecen muy elevadas, al ser más eficiente en subir el nivel de calcidiol en sangre el utilizar la vitamina D semiactiva —estimado en 5 veces más eficiente que la vitamina D estándar por Cashman et alter* (2012)—, puede ser suficiente para mostrar un efecto si éste existe.
El resultado fue que 13 (50%) de los pacientes del grupo de control tuvieron que ser trasladados a la UCI, mientras que en el grupo de intervención con calcidiol sólo fue necesario en 1 (2%) paciente (p < 0'001). Finalmente fallecieron 2 pacientes de los del grupo de control y ninguno en el grupo de intervención. Dado el pequeño tamaño de la población bajo estudio, algunas incógnitas han de dilucidarse con ensayo más grande, dado que por ejemplo el grupo de intervención tenía menos hipertensos (grupo de riesgo) pero más pacientes transplantados (también grupo de riesgo, pero donde se sospecha menor mortalidad... pero mayor incidencia de ingreso en UCI).
[Añadido el 21/XI/2020]
Conclusión
Que en el metaanálisis de ensayos aleatorizados de Ilie et alter* (2017), comentado por el dr. Rulewski, comprobasen cómo dosis diarias o semanales de vitamina D reduce la incidencia de infecciones respiratorias agudas, no significa que vaya a hacer lo mismo con la COVID-19. Que el ensayo piloto de la dra. Entrena et alter* supusiese una mejora en el curso de la enfermedad, no quiere decir que no pueda ser falsado en un ensayo más grande. Mientras esperamos que el resultado sea corroborado por ensayos clínicos más grandes, podemos hacer dos cosas:
- Genuflexionar y obedecer: dejemos caer nuestro nivel de calcidiol en sangre este otoño/invierno, que si el comité de expertos de Illa y Simón no han dicho nada al respecto será que el hallazgo no es importante y lo que sí nos va a salvar a nosotros y a nuestros mayores, si llegamos allá, será una vacuna, que aún no sabemos si alguna de ellas será eficaz y segura.
- Suplementar vitamina D en dosis suficientemente generosas para subir nuestro nivel de calcidiol en sangre. Según Grant, por ejemplo, 5.000UI/día de la vitamina D estándar, que ya la semiactivará el cuerpo (principalmente hígado) y además tiene sus propios efectos directos, y quizás 10.000UI/día al inicio (un par de semanas) para alcanzar antes un buen nivel.
Personalmente todos los que me caen cerca ya estaban en unos 3.000–5.000UI/día al no tomar el sol, los de 3.000UI/día porque hemos saturado al cabo de un par de años de estar tomando vitamina D y ahora con menos dosis mantenemos nivel en torno a 60ng/ml de calcidiol en sangre. No veo razón para cambio alguno.
Por cierto, en marzo ya os prevenía frente a la hiperinsulinemia (también conocida como síndrome metabólico, sospechoso de existir si vuestro cociente de triglicéridos entre colesterol HDL es superior a 3'5 en varones o 2'5 en mujeres) en tiempos de la COVID-19. Cooper et alter* (2020) relacionan ésta con la vitamina D y el magnesio, proponiendo una línea de acción conjunta.
* [Añadido el 7/XI/2023] Esquivaba la abreviatura et al. porque tengo personal aversión por abreviaturas y siglas. Pues bien, tal y como me ha corregido Athaic la forma completa no es et alter sino que dependerá del sexo de los autores: et alii como masculino (¿genérico?), et aliae como femenino, o et alia como neutro... Me rindo: empezaré a abreviar, salvo que alguien con mucho mejor nivel de latín que yo (no va a ser difícil) me confirme que et alia sería correcta en cualquier caso.






Hola!
ResponderEliminarQuisiera saber cuánta dosis y qué marca de vitamina D se recomienda para mi padre que padece EPOC, diabetes y cataterismo cardiaco. En febrero ha salido su analitica de sangre: 25 - Hidroxi Vitamina D 35.6 ng/mL; TG 78mg/dL; Colesterol total 121mg/dL; HDL 51mg/dL LDL 54 mg/dL y Calcio 10.1mg/dL. ¿Qué significan leucocitos, eosinofilos y hematocrito? Porque estos tres son un poco elevados.
¡Muchas gracias!
Antes de nada, recordarte que yo no tengo titulación alguna del ámbito clínico o dietético.
ResponderEliminarEn cuanto a EPOC hay pruebas para estar por encima de 10ng/ml, visto el metaanálisis de ensayos de intervención de Jolliffe et alter (2019) (vía Henry Lahore), e indicios para estar a largo plazo más alto, al menos por encima de 30ng/ml como indica el estudio epidemiológico de Reddy et alter (2018) (vía Henry Lahore), o incluso por encima de 40ng/ml como indica el estudio epidemiológico sobre función pulmonar (no centrado en EPOC) de Mulrennan et alter (2018) (vía dr. Cannell). Con la diabetes tipo II, lo primero es la dieta; para la enfermedad cardiaca... también, y si nos fiamos de la experiencia clínica del dr. Davis, añadir vitamina D hasta alcanzar unos 60ng/ml reduciría la aterosclerosis; resultado positivo con menor incidencia de eventos cardiacos... no se ha observado en el ensayo de intervención VITAL, de dosis baja de vitamina D (2.000UI/día) y sin cambio de dieta. Cada cual que decida: mi padre lo intentábamos tener con niveles altos, 60–80ng/ml, ahora simplemente tan altos como no le den problemas (tos seca, dolor de huesos —tras caída—) y con magnesio (lo máximo sin bajar la tensión, unos 600–800mg/día) y vitamina K2 (1–2mg/día).
Eosinófilos y hematocrito elevados parecen típicos en la EPOC.